التصوير بالرنين المغناطيسي (MRI) هي تقنية تصوير قوية ومتعددة الاستخدامات. في المجال الطبي، تستخدم هذه التقنية على نطاق واسع في تشخيص الالتهابات في المخ والحبل الشوكي، مما يساعد على اكتشاف التصلب والجلطات والأورام والتهاب الأوتار.
على الرغم من أهميتها، ظل الهيكل الأساسي للتكنولوجيا بدون تغيير تقريبًا لمدة 50 عامًا، حيث ظل مقصورًا على المسح النوعي لمجموعة محددة من خصائص جسم الإنسان. قد تكون الدراسة التي أجراها باحثون في جامعة كيس ويسترن ريزيرف بالولايات المتحدة هي المفتاح لإحداث ثورة في تطوير هذه التقنية. ففي مقال نشر في مجلة نيتشر، قدم العلماء التصوير بالرنين المغناطيسي (MRF) كطريقة يمكن استخدامها من أجل تحليل الخصائص الفيزيائية المختلفة لأعضاء الجسم في في نفس الوقت، مثل كثافة الأنسجة وتدفق الدم إلى منطقة معينة.
التصوير بالرنين المغناطيسي هو أسلوب لتوليد الصور في الغالب بهدف استخدامها لأغراض التشخيص الطبي.
مبدأ التقنية
يعتمد مبدأ التشغيل على إخضاع المريض لحقل مغناطيسي قوي. يمكن أن تختلف شدة هذا الحقل المغناطيسي من أجزاء الواحدة تسلا في الأجهزة الصغيرة المخصصة لدراسة المفاصل، إلى 3 تسلا للأجهزة المستخدمة بهدف أغراض التشخيص. تصل بعض آلات الرنين المغنطيسي الوظيفية الموجودة حاليًا في الأسواق إلى حقول مغناطيسية بقوة 7 تسلا، بينما يتم تطوير أجهزة بقدرة 8 و 9 تسلا.
التصوير بالرنين المغناطيسي ليس ضارًا للمريض، ولا يتعرض المرضى للإشعاع المؤين كما في حالة التقنيات التي تستخدم الأشعة السينية أو النظائر المشعة. تختلف المعلومات التي توفرها صور الرنين المغنطيسي اختلافًا جوهريًا عن طبيعتها عن طرق التصوير الأخرى، في الواقع، يمكن التمييز بين الأنسجة على أساس تركيبها الكيميائي الحيوي.
التصوير بالرنين المغناطيسي في المجال الطبي
للوهلة الأولى، تشبه صورة الرنين المغناطيسي تلك الصور التي يتم الحصول عليها بواسطة التصوير المقطعي المحوسب (CT). غالبًا ما تكون الأجهزة المستخدمة في الفحص المقطعي المحوسب والرنين المغناطيسي متشابهة: الفرق الرئيسي هو طول الأنبوب الذي يتم فيه إدخال المريض، والذي يكون أصغر في حالة التصوير المقطعي المحوسب، ويكون أكبر بشكل عام في حالة التصوير بالرنين المغناطيسي. في كلتا الحالتين، يتم وضع المريض في حلقة على سرير مزود بمحركات. وعلى الرغم من أن هذا هو الشكل الأكثر شيوعًا لآلات الرنين المغناطيسي التي تستخدم على البشر، فإن هناك أشكال هندسية أخرى متوفرة (كالمربع على سبيل المثال).
لا يجب على المريض مطلقًا ارتداء أشياء تحتوي على أي مواد معدنية، مثل الساعات والأساور والسلاسل، يجب توخي الحذر أيضًا والتأكد من أن المريض لم يتعرض لأية حوادث في الماضي تسببت بدخول شظايا معدنية ما تزال في جسمه، أو أنه خضع لعمليات جراحية تنطوي على زرع أجزاء معدنية.
وجود أجزاء أو مواد معدنية في المجال المغناطيسي المكثف يمكن أن يسبب تلف للأنسجة، فهذه المواد تغير المجال الكهرومغناطيسي الذي تتعرض له الأنسجة، ويمكن أن يسبب ذلك تسخينًا غير طبيعي للأنسجة المحيطة، مما قد يؤدي إلى ضرر محتمل.
وجود أجزاء صناعية في الجسم مثل الأوعية الدموية أو الدعامات أو أجهزة ضبط نبضات القلب أو أي من الأجهزة الطبية الجراحية الأخرى، في كثير من الحالات، تمنع التنفيذ أو تؤثر على القراءة الصحيحة. لكن منذ التسعينيات، يتم استخدام المواد المتوافقة مع المجال المغناطيسي في صناعة مثل هذه المكونات، ولكن مع زيادة قوة الأجهزة، تعود هذه المشكلة للظهور، لهذا من الضروري معرفة شدة المجال المغناطيسية لكل مادة مستخدمة.
عادةً ما يكون لصور الرنين المغناطيسي أبعاد تتراوح من 256 × 256 بكسل (صور القلب) إلى 1024 × 1024 بكسل (صور المخ عالية الدقة) بمعدل 16 بت / بكسل.
تتمثل الميزة الرئيسية للرنين المغناطيسي في القدرة على تغيير نوع تباين الصور، تكمن أهمية هذا الفحص في حقيقة أن الصور تكون قادرة على تمييز الأنسجة، على سبيل المثال، يمكن التمييز بين أنسجة الكبد وأحد الطحال والتي تكون بنفس الشفافية في صور الأشعة السينية.
تعد فترات المسح أطول بكثير من التقنيات الإشعاعية الأخرى (يدوم فحص التصوير بالرنين المغناطيسي الكامل من 30 إلى 60 دقيقة).
المخاطر الصحية
يشار إلى فحص التصوير بالرنين المغناطيسي على أنه لا ينطوي على امتصاص الإشعاعات المؤينة من قبل المريض، كما أنه مفيد أكثر في حالات الآفات الموضعية في الأنسجة القريبة من الهياكل العظمية، والتي قد لا يمكن اكتشافها من خلال الأشعة السينية.
يفضل الأطباء استخدام تقنية التصوير المقطعي المحوسب لفئات معينة من المرضى (النساء الحوامل، الأطفال) حيث يفضل تجنب التعرض للأشعة السينية لأسباب الحماية الإشعاعية.
فيما يتعلق بتدابير السلامة للمشغلين والمرضى وموظفي الخدمة، فإن إجراءات الرقابة على جميع المواد المغناطيسية والمعدنية تكون ضرورية.
بالنسبة للمشغلين، لم يتم إثبات حدوث أي ضرر صحي نتيجة العمل أو البقاء في الحقول الثابتة، على الرغم من أن جميع اللوائح الحالية تدعو إل أخذ الحيطة والحذر (كالمرسوم الأوروبي رقم 35 – يونيو 2013).
الضجيج
يؤدي تشغيل جهاز التصوير بالرنين المغناطيسي وإيقافه وتبديله إلى حدوث تغيرات صوتية تكون عادةً في نطاق الترددات المسموعة، وبالتالي ينتج عن الاهتزاز إحساس صوتي يكون على شكل موجة صوتية أو سلسلة من الأصوات. هذا الصوت يكون أكثر وضوحًا في آلات التصوير ذات الحقول المغناطيسية القوية، فقد يصل مستوى ضغط الصوت إلى 120 ديسيبل (أي ما يعادل محرك طائرة نفاث عند الاقلاع) في آلة التصوير بالرنين المغناطيسي ذات الحقل 3 تسلا، وبالتالي في هناك ضرورة لحماية السمع (كأن يستخدم المريض سماعات الرأس أو سدادات الأذن) هذه الأدوات ضرورية للغاية لأي مريض يخضل للتصوير بالرنين المغناطيسي.
الاستخدام السريري للتصوير بالرنين المغناطيسي
يستخدم التصوير بالرنين المغناطيسي في المجال الطبي لدراسة مختلف الأعضاء ولتشخيص العديد من الأمراض المختلفة.
الدماغ
من المحتمل أن يكون المخ هو العضو الأكثر دراسة عن طريق الرنين المغناطيسي. عادةً ما نستخدم حقول مغناطيسية بقوة T1 و T2.
يمكن استخدام التصوير بالرنين المغناطيسي لدراسة الحالة الوظيفية للدماغ، والتي يمكن أن تساعد في تسليط الضوء على مناطق الدماغ النشطة استنادًا إلى إشارة مستوى أكسجين الدم المعتمد (BOLD).
أيضًا، دراسة الدماغ من خلال الرنين المغناطيسي تسمح بالحصول على معلومات حول التغييرات في بنيته. من الممكن تشخيص الأمراض الإقفارية والالتهابية والأورام والأمراض التنكسية أو الخلقية. تسمح التقنيات الأكثر تقدماً بإجراء دراسة متعمقة تساعد في كثير من الأحيان على تقييم الضرر الناجم عن نقص تدفق الدم، مما يضمن اتباع نهج علاجي أفضل وتحسين التشخيص والدراسة قبل الجراحة. على سبيل المثال، يتم دراسة وتشخيص مرض الزهايمر والتصلب المتعدد والأورام والسكتات الدماغية.
حتى الغدة النخامية غالبا ما تدرس من خلال التصوير بالرنين المغناطيسي، وذلك بحقول ذات قوة T1 و T2. عادة ما يكون السبب وراء تصوير الغدة النخامية بالرنين المغناطيسي هو البحث عن الأسباب الكامنة وراء فرط الغدة النخامية أو قصور الغدة النخامية.
العمود الفقري
عندما نرغب في دراسة العمود الفقري، تعد تقنية التصوير بالرنين المغناطيسي هي الطريقة المفضلة للأطباء، وهي تسمح بفحص جميع العناصر التي يتكون منها دون الحاجة إلى إضافة مادة التباين. عمومًا، يتم استخدام حقول T1 و T2.
الكبد والبنكرياس والقنوات الصفراوية
يشمل فحص الكبد الأساسي تصوير الكبد بحقول T1 و T2 قبل وبعد إعطاء مادة التباين. يستخدم هذا الفحص لدراسة الأمراض المنتشرة وخاصة عند مرضى التليف الكبدي الذين يعانون من صعوبات في دراسة وتقييم حالتهم عن طريق التصوير بالموجات فوق الصوتية. يمكن أيضًا تحليل وتشخيص الخراجات والأورام الوعائية والأمراض الخبيثة مثل سرطان الكبد.
فيما يتعلق بدراسة القناة الصفراوية، يعد الرنين بديلًا لتصوير البنكرياس بالمنظار عندما يكون هذا غير قابل للتنفيذ. ترجع التطبيقات الأولى لهذه الطريقة إلى أوائل التسعينيات ومنذ ذلك الحين كان هناك تطور مستمر. ومن خلالها يمكن تشخيص الحصى في المرارة والتهاب المرارة الحاد وسرطان القنوات الصفراوية.
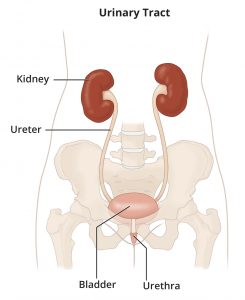
الكلى والمسالك البولية والأوعية الكلوية والغدة الكظرية
يتيح الرنين المغنطيسي تمييزًا ممتازًا بين الجزء القشري والجزء النخاعي من الكلى، ويمكن زيادة أو تعزيز هذا التمايز بعد إعطاء وسيط التباين الوريدي. ويستخدم التصوير بالرنين المغناطيسي للكلى لدراسة أمراض التكيس (مثل أمراض الكلى متعددة الكيسات) والأورام الحميدة والخبيثة.
المسالك البولية يمكن دراستها عن طريق حقول مغناطيسية بقوة T2، الضروري أن يكون شرب المريض الكثير من السوائل قبل الفحص وغالبًا ما يطلب منه أخذ أحد مدرات للبول (عادةً الفوروسيميد).
عادة ما تحدث دراسة الأوعية الشريانية الكلوية (الشريان الكلوي على وجه الخصوص) بعد إعطاء عامل تباين قائم على الجادولينيوم، وهي تستخدم بشكل رئيسي لتشخيص ارتفاع ضغط الدم الكلوي الوعائي بسبب تضيق الشريان الكلوي.
تركز دراسة الغدة الكظرية بالرنين المغناطيسي بشكل عام على تشخيص تضخم الغدة أو وجود الأورام أو الخراجات بالإضافة إلى السرطانات القشرية.
الطحال
يتم استخدام تقنية التصوير هذه لدراسة تضخم الطحال، كما يمكنك تشخيص احتمال وجود الخراجات، وعلى وجه الخصوص، لمن حصل لديه تمزق في الطحال، أو التهابات أو نزيف، بالإضافة إلى الأورام اللمفاوية.
الأمعاء الدقيقة والغليظة
التطبيق السريري الرئيسي لهذه الدراسة هو التشخيص ومتابعة تطور أو علاج مرض كرون.
الثدي
يمكن أن يكون تصوير الثدي بالرنين المغناطيسي مفيدًا للكشف عن الآفات ومتابعة حالة سرطان الثدي.
صدى القلب المغناطيسي
منذ أوائل القرن الحالي، كانت هناك زيادة في فحوصات القلب عن طريق الرنين المغناطيسي. لإجراء هذا النوع من الفحص، من الضروري أن يكون لدى الطبيب معدات مجال مغناطيسي عالي القوة (1 تسلا على الأقل) مع ملحقات تسمح بمراقبة معدل ضربات القلب والتنفس من أجل مزامنة عملية التصوير وتقليل آثار الحركة.
هناك العديد من الأسئلة التشخيصية التي يمكن الإجابة عنها من خلال تصوير القلب بالرنين المغناطيسي. على سبيل المثال، يمكن تقييم وظيفة البطين أي تشخيص مرض في الصمامات، أو مرض الشريان التاجي، أو تحديد وجود اعتلال أو التهاب في عضلة القلب بالإضافة إلى أمراض التامور وأمراض القلب الخلقية.
الشريان الأورطي في الصدر والبطن
منذ أوائل القرن الحالي، كان هناك نمو للتصوير بالرنين المغناطيسي من أجل تقييم الشريان الأورطي في الصدر والبطن. يمكن من خلال هذا التصوير الحصول على صور تشريحية ثلاثية الأبعاد. وهذا يفيد في العديد من المجالات، على سبيل المثال، يمكن تشخيص تمدد الشريان الدموي الأبهري، والتعرف على التقرحات فيه، أو دراسة الأورام الدموية المحتملة داخل الجسم والأشكال الالتهابية مثل التهاب الشرايين أو لمجرد التعرف على تشريح الشريان الأورطي.
الجهاز الحركي
غالبًا ما يستخدم تصوير الرنين المغناطيسي بسبب قدرة التباين العالية وبسبب قدرته على دراسة البنى والأوعية الدموية على مستوى الأنسجة الرخوة والمفاصل.
تقنيات التصوير بالرنين المغناطيسي، مع تجنب دراسة الأنسجة العظمية، تسمح بإجراء دراسة دقيقة لنخاع العظام، وهذا مفيد في تشخيص الأورام.