كسر الورك هو إصابة خطيرة تحدث بشكلٍ أساسي عند كبار السن. في كثير من الأحيان، يحدث كسر الورك نتيجة سقوط بسيط على الأرض، ولكن يمكن أيضًا أن يحدث الكسر بعد صدمة مباشرة كحوادث السيارات والإصابات الرياضية.
عادة، يؤثر التمزق على الجزء القريب من عظم الفخذ (الرقبة الفخذية)، الذي يربط العظم الرئيسي للساق بالورك.
يظهر كسر الورك عادة مع ألم عنيف عند النقطة التي يحدث فيها التمزق، على مستوى الفخذ الخارجي أو الداخلي، مع تشوه في الطرف وصعوبة في تحريك الساق. بعد الصدمة، من المحتمل أن يأخذ الطرف مظهر أو وضع غير عادي (قد يكون هناك تطور أو زاوية أو تقصير في الطرف نفسه). وفي وقت لاحق، قد يحدث تورم وكدمات.
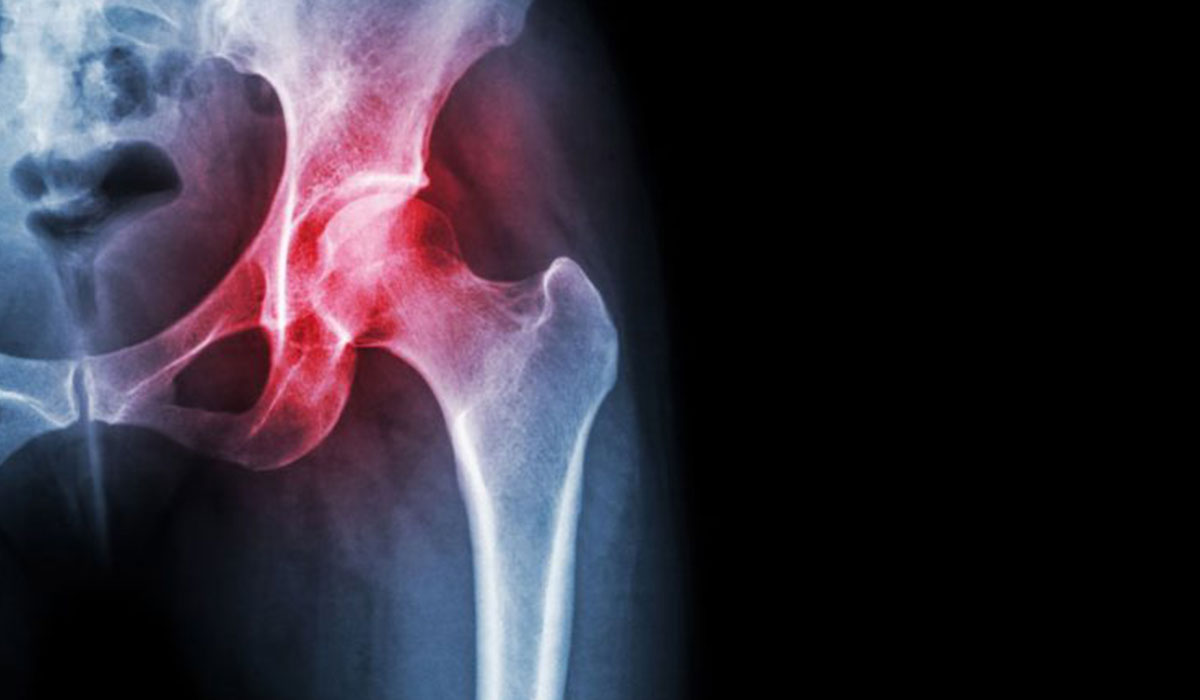
لإجراء تشخيص معين لكسور الورك، يخضع المريض للتصوير بالأشعة سينية.
تتطلب الحالة دائمًا تدخلًا لإصلاح العظم المكسور، الذي يكون صغيرًا من قبل جراح العظام.
في الحالات التي يكون فيها كسر الورك بشكل خاص مضطربًا، من الضروري التدخل وإجراء الاستئصال الجراحي للجزء المصاب ووضع طرف اصطناعي. في وقت لاحق، من الضروري اتباع دورة العلاج الطبيعي لإعادة تأهيل الطرف عند المشي.
كيف يحدث كسر الورك
يتكون كسر الورك في تمزق جزئي أو كلي للجزء العلوي من عظم الفخذ. وغالبًا ما ينتج هذا بسبب صدمة أو نتوء عنيف أو سقوط، خاصة إذا كان الموضوع مصابًا بهشاشة العظام.
يحدث الكسر عمومًا في الجزء القريب من عظمة الفخذ. هذه العظم يشارك في تشكيل الورك. لذلك، سيكون من الصحيح التحدث عن كسر عظم الفخذ بدلًا من كسر في الورك.
كسر الورك – أين يحدث في الحالات الأكثر شيوعًا؟
الورك هو مفصل معقد للغاية، وهو يسمح للفخذ بالانثناء والدوران داخل الحوض.
تؤثر معظم الكسور على عنق الفخذ، أي المنطقة التي تقع مباشرة تحت الرأس الكروي، والتي يتم إدخالها في تجويف الحوض. على هذا المستوى ترتبط العضلات الأساسية لتنفيذ الحركات.
اعتمادًا على المنطقة التي يقع فيها التمزق، يمكن تمييز كسر الورك أيضًا في المحفظة أو داخل المحفظة.
أنواع كسر الورك
يمكن للورك أن ينكسر بعدة طرق. وعلى وجه الخصوص، يمكن أن يحدث الكسر على المستوى:
- داخل المحفظة.
- خارج المحفظة.
عندما يحدث التمزق في النقطة التي يتصل فيها عظمة الفخذ بالورك (كسر الورك داخل المحفظة)، تكون الحالة أكثر شدة. فهذه المنطقة غنية بالأوعية الدموية، وبالتالي هناك خطر لحدوث نخر في العظام.
عوامل الخطر
الناس الأكثر عرضة لخطر كسر الورك هم كبار السن، وخاصة إذا كانوا يعانون من مرض هشاشة العظام. هذا المرض يجعل العظام هشة وعرضة للكسر.
السبب الأكثر شيوعًا هو سقوط بالصدفة. لكن عند المرضى الأصغر سنًا، غالبًا ما يرتبط كسر الورك بحوادث السير أو الإصابات الرياضية.
ما هي أسباب كسر الورك؟
يحدث كسر الورك في الغالب في الحالات التالية:
- سقوط عرضي: هو المسؤول عن 90 ٪ من جميع كسور الورك. يمكن أن يحدث عندما يتعثر شخص مسن على سجادة. وعند المرضى الذين يعانون من مرض هشاشة العظام الحاد، تزداد فرص حدوث هذه الإصابة بالسقوط على الأرض بشكل كبير.
- إطلاق النار مباشرة على جانب الورك.
- الإصابات الرياضية.
- حوادث الطرق.
في الحالات الشديدة، من الممكن أن يعاني شخص كبير السن منكسر الورك ببساطة عن طريق التواءه أو الإفراط في استخدامه.
بالإضافة إلى هشاشة العظام، يمكن أن يزداد خطر حدوث كسر الورك حالات مرضية الأخرى، مثل:
- السرطان.
- الإصابات المزمنة بعد الإفراط في الاستخدام: يمكن أن تضعف العظام وتجعل الورك أكثر عرضة للتمزق.
احتمالات إصابة المريض بكسر في الورك تكون:
- جنس المريض: بالنسبة للنساء، فإن خطر كسر عظم الفخذ هو أكبر بمرتين أو ثلاث مرات من خطر الرجل.
- العمر: كسر الورك يمكن أن يحدث في أي عمر، ولكن يزداد بشكل ملحوظ بعد سن الخمسين ويتضاعف الاحتمال كل 5-6 سنوات، وذلك أساسًا بسبب استمرار ضعف العظام نتيجة لهشاشة العظام.
- الحالات المرضية السابقة و / أو المتلازمة: كالضعف البدني والتهاب المفاصل والتوازن غير المستقر وصعوبات الحركة وضعف البصر والشيخوخة، والخرف و / أو مرض الزهايمر الذي قد يزيد من خطر السقوط.
العوامل الأخرى التي قد تزيد من خطر حدوث كسر في الورك هي:
- الاستعداد العائلي لمرض هشاشة العظام، وفقدان الكتلة العظمية أو الكسور.
- انخفاض وزن الجسم وسوء التغذية، بما في ذلك اتباع نظام غذائي منخفض الكالسيوم وفيتامين D.
- نمط الحياة، مثل التدخين والاستهلاك المفرط للكحول وعدم ممارسة الرياضة.
- تناول الأدوية التي تؤثر على الجهاز العصبي المركزي، مما يؤثر على التوازن والقوة أو تسبب النعاس والدوخة.
الأعراض والمضاعفات
يتميز كسر الورك بألم حاد في الجزء العلوي من الفخذ الخارجي، مع تشوه في الطرف (قد يكون هناك تطور زاوية غير طبيعية أو تقصير في الساق). بعد الإصابة، يشعر المريض بعدم الراحة في أي محاولة لثني الورك أو تدويره.
في سياق الشيخوخة، يعتبر كسر الورك أحد الطوارئ الصحية الرئيسية. حوالي 30٪ من الأشخاص فوق سن 65 سنة من العمر والذين يعانون من هذه الاصابة يموتون بعد سنة واحدة بسبب الاضطرابات المتعلقة بالعجز الشديد وفقدان الاستقلالية.
قد تختلف أعراض كسر الورك اعتمادًا على نقطة الإصابة. وعادة ما يحدث:
- الألم الشديد، الذي يزداد عند نقطة حدوث كسر الورك بالضبط.
- عدم القدرة على التحرك مباشرة بعد السقوط أو الصدمة أو الحوادث.
- مشاكل مع الوقوف وتركيز الوزن على الورك المصاب.
- تشوه وقصر الطرف المصاب (إذا كان العظم مكسور تمامًا).
في وقت لاحق، يمكن أن يظهر:
- تورم (تضيق الطرف).
- كدمات.
تجدر الإشارة إلى أنه إذا كان العظم قد ضعف بالفعل بسبب مرض (كما هو الحال في حالة كسر الإجهاد أو الورم)، فإن المريض سوف يعاني من ألم في الفخذ لفترة من الوقت قبل حدوث الكسر.
يمكن أن يرتبط كسر مفصل الورك بشكل مباشر مع مضاعفات بما في ذلك:
- الفصال اللاحق للصدمة.
- الالتهابات.
- تشوهات.
- تصلب المفاصل.
كما يسبب كسر الورك العديد من المضاعفات المتعلقة بالحاجة إلى فترة طويلة من الاستشفاء أو الراحة في الفراش. وتشمل هذه المضاعفات:
- تخثر وريدي.
- التقرحات.
- التهابات المسالك البولية.
بعد كسر الورك، العديد من المرضى غير قادرين على استعادة قدرتهم على العيش بشكل مستقل. يجب عدم التقليل من أهمية الجانب النفسي لهذا الاحتمال: فالمسن فجأة يجد نفسه مكتوم ذاتيًا ومحروم من استقلاله الذاتي.
التشخيص
بشكل عام، بعد كسر الورك، يجب على المريض أو مقدم الرعاية الاتصال بالطوارئ، وتجنب النقل إلى المستشفى باستخدام وسائله الخاصة. سيوفر أخصائيو الرعاية الصحية وسائل النقل بعد تثبيت الطرف بشكل صحيح، وذلك لتخفيف الألم والحد من مخاطر حدوث مضاعفات.
تحذير! يجب أن يتصرف الشخص الذي يقدم الإسعافات الأولية في حالة السقوط على الأرض مع ألم الورك كما لو كان المصاب يعاني من كسر.
عادة ما يتم تشخيص تشوه الورك بواسطة الأشعة السينية. إذا كان الكسر جزئي (غير كامل) وغير واضح في هذا الفحص، فمن الممكن اللجوء إلى الرنين المغناطيسي أو إلى التصوير المقطعي المحوسب (TAC).
العلاج وإعادة التأهيل
في معظم الحالات، يتطلب كسر الورك جراحة فورية لإصلاح كسر العظام. بشكلٍ عام، يتكون التدخل لتوحيد الشظايا العظمية باستخدام لويحات أو مسامير أو تركيب طرف صناعي كامل.
بعد العملية، تكون إعادة التأهيل مهمة، إضافةً إلى الرصد المستمر للصحة العامة والإدارة السليمة لمرض هشاشة العظام.
في معظم الحالات، يخضع الشخص لعملية جراحية في غضون 24 ساعة من الصدمة. يهدف هذا النهج إلى تحقيق انتعاش وظيفي مبكر.
تعتمد التقنية المستخدمة بشكل أساسي على نوع الكسر وعمر المريض.
إذا حدث التمزق على طول الطرف العلوي من عظم الفخذ، فمن الممكن إعادة ضبط الأطراف المجزأة وتأمينها بتثبيت داخلي. المرشحون المثاليون لهذا التدخل في الإصلاح لديهم عظام قوية.
في التثبيت الداخلي، يتم محاذاة الأطراف المكسورة للعظام ووضعها في مكانها بمساعدة أجهزة معدنية صغيرة.
ومع ذلك، يمكن لكسر الورك التي أن يعوق أو يعطل إمدادات الدم والدورة الدموية الطبيعية لرأس الفخذ وأن يؤدي إلى نخر في الأوعية الدموية. لهذا السبب، يعتقد بعض الأطباء أن الاستبدال الكلي أو الجزئي للورك هو أفضل خيار، خاصة إذا ضعفت العظام بسبب هشاشة العظام.
بعد التدخل الجراحي
في بعض الحالات، يمكن للشخص الوقوف في اليوم التالي للجراحة. في أوقات أخرى، من الضروري إصلاح الكسر بمسامير خاصة ويجب ألا يتم تحميل الوزن على الطرف لمدة شهرين على الأقل.
النتائج
نتائج العلاج متغيرة حيث:
- يتعافى العديد من المصابين ويستعيدون وظائفهم كما كانت.
- أما بالنسبة للآخرين، فإن الكسر يعني فقدان القدرة على الحركة، وفي بعض الأحيان، فقدان الاستقلالية واستحالة العيش في المنزل.
عمومًا، بعد عام واحد من الحدث المرضي، فإن معدل الوفيات مرتفع (حوالي 30 ٪).
إعادة التأهيل
بعد جراحة إصلاح كسر الورك، فمن الضروري اتباع مسار العلاج الطبيعي لإعادة تأهيل الأطراف واستعادة القدرات الحركية الذاتية السابقة، بما يتفق مع الحالة العامة للشخص.
برنامج إعادة التأهيل هو تدريجي ويطبق بطرق مختلفة اعتمادًا على نوع الكسر ونوع الجراحة.
بشكل عام، الهدف هو تقليل وقت التعافي قدر المستطاع، واستعادة التوازن والمخطط الحركي (أي المشي مع دعم مزدوج، والتحكم بشكل مناسب في الوزن على الطرف المصاب) من أجل استعادة الاستقلالية في أنشطة الحياة اليومية.
الوقاية من كسر الورك
لمنع حدوث كسور الورك، يلزم اتخاذ إجراء لتقليل عوامل الخطر. كما أن الوقاية من كسر الورك ممكن من خلال بعض الاحتياطات البسيطة، وهي صالحة في أي عمر:
- عند ممارسة الرياضة، من الجيد الانتباه إلى حماية المفاصل.
- لا تُخضع المفصل لتكرار الحركات.
لمعالجة المشاكل المرتبطة بهشاشة العظام والحد من خطر حدوث كسر في الورك، يجب على المرء:
ممارسة نشاط حركي منتظم، مثل المشي السريع للحفاظ على قوة عضلية جيدة والتنسيق الصحيح للحركات في أي عمر، وخاصة عند انخفاض كتلة العظام.
- الحد من فترات عدم الحركة لفترات طويلة قدر الإمكان.
- تجنب المواقف والأنشطة والتمارين التي تؤدي إلى إجهاد عالي الحمل.
- التغذية الكاملة والغنية بالكالسيوم وفيتامين D، بالإضافة إلى اتباع العلاجات الدوائية التي يحددها الطبيب.
تؤثر بعض العوامل السلوكية تأثيرًا سلبيًا على المعادن في العظام، مثل:
- تدخين السجائر.
- الاستهلاك المفرط للكحول.
ويتمثل أحد التدابير الوقائية الهامة في تحديد أو التحكم في العوامل المحتملة المسؤولة عن السقوط.
في هذا الصدد، من المستحسن:
- استخدم أحذية مريحة ومغلقة بنعال غير منزلقة دائمًا.
- إزالة جميع العقبات على طول المسارات المعتادة وخارج المنزل وداخله، مثل السجاد والأسلاك مثل أسلاك الهاتف أو الأثاث.
- إزالة الكراسي إذا لم تكن مستقرة للغاية.
- دمج الأماكن الداخلية مثل الحمام مع الأدوات المفيدة لضمان الدعم وتجنب السقوط (مثل السجاد المانع للانزلاق في الحمام والدرابزين بالقرب من حوض الاستحمام والمقابض والدعامات بجوار المرحاض).
- قم بتثبيت سلالم الدرابزين جيدًا.
- إضاءة كل الغرف جيدًا والانتباه إذا كنت تمشي في الهواء الطلق على الأسطح الزلقة.
- تجنب الحركات المفاجئة، مثل الاستيقاظ من الكرسي أو السرير، لتجنب الدوار الذي قد يسبب السقوط.
- تقييم التوازن والمشية وقوة العضلات والرؤية بانتظام.
- لا تسيء استخدام المهدئات، فالحبوب المنومة أو غيرها من الأدوية (وخاصة إذا كانت تعمل على الجهاز العصبي المركزي) الرامية إلى الحفاظ على حالة اليقظة ورد الفعل في حالة فقدان التوازن. في نهاية المطاف، من الممكن أن يقوم الطبيب بتقييم دوائي للوصفة الدوائية وتحديد المواد المعرضة للخطر وتبديلها إن أمكن لتقليل خطر السقوط.