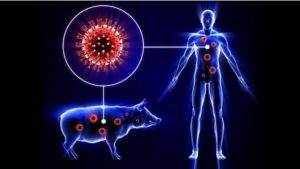
التهاب شغاف القلب هو التهاب البطانة الداخلية للقلب وصمامات القلب. في معظم الحالات، تكون هذه الحالة ناتجة عن عدوى.
يحدث التهاب الشغاف الجرثومي عندما تنتشر الجراثيم من أجزاء من الجسم مثل الجلد أو الفم أو الأمعاء أو المسالك البولية، ثم تنتقل هذه الجراثيم عن طري الدم وتصل إلى القلب.
في الظروف العادية، يتعرف الجهاز المناعي على العوامل المعدية ويقضي عليها، والتي – حتى لو تمكنت من الوصول إلى القلب – ستكون غير ضارة، وسيتم القضاء عليها قبل التسبب في حدوث عدوى.
ومع ذلك، في حالة تلف هياكل القلب نتيجة عيوب خلقية أو أمراض أخرى، يمكن أن تهاجمها الجراثيم. في هذه الظروف، البكتيريا التي تدخل الجسم عن طريق مجرى الدم تنتقل بسهولة وتنتشر في البطانة الداخلية للقلب، وتتغلب على الاستجابة المناعية الطبيعية للعدوى.
يمكن للجراثيم أن تتجمع وتكون كتل في موقع الإصابة، سواء كانت صمامًا قلبيًا أو هياكل أخرى في القلب، بما في ذلك الأجهزة المزروعة في القلب. هناك خطر يتمثل في أن هذه الكتل تعمل بطريقة مماثلة للجلطات الدموية، فمنع وصول الدم إلى الأعضاء وتسبب فشل القلب أو تسبب سكتة دماغية.
إذا تم إهمال التهاب شغاف القلب، قد يؤدي الالتهاب إلى إتلاف أو تخريب أنسجة الشغاف أو صمامات القلب ويؤدي إلى مضاعفات تهدد الحياة.
إذا كان لديك عيب في القلب، يمكن أن تؤدي الإجراءات الطبية لعلاج العيب إلى تجرثم الدم مما يسبب التهاب الشغاف.
هل التهاب الشغاف مرض خطير؟
التهاب الشغاف مرض خطير يمكن أن يسبب مضاعفات طبية خطيرة للغاية ويمكن أن يكون قاتلًا. يعتمد تأكيد التشخيص على إجراءات مثل تخطيط صدى القلب والفحوصات الإشعاعية وفحوصات الدم التي تهدف إلى إثبات الوجود المحتمل للكائنات الحية الدقيقة. تشمل علاجات التهاب الشغاف الجرثومي إعطاء المضادات الحيوية، وفي الحالات الشديدة، إجراء جراحي.
كيف تصل البكتيريا إلى القلب؟
إذا كان القلب سليمًا، فمن غير المرجح أن تتطور الظروف المثالية لظهور التهاب شغاف القلب الجرثومي. بالإضافة إلى ذلك، فإن معظم أمراض القلب لا تزيد أيضًا من خطر الإصابة بهذا المرض.
التفاعل بين العوامل المسببة للمرض وعدم قدرة الجهاز المناعي على مواجهة العامل الممرض يجعل المريض عرضة للالتهاب.
يحدث التهاب الشغاف الجرثومي عندما تدخل العوامل المعدية إلى مجرى الدم وتتمكن من “الالتصاق” بأنسجة القلب، ثم تتكاثر في صمامات القلب التالفة أو المزروعة جراحيًا. يوفر هذا النسيج التالف في شغاف القلب المكان المثالي لاستقرار العوامل المعدية.
ليست كل البكتيريا التي تدخل مجرى الدم قادرة على التسبب في التهاب الشغاف. يمكن فقط للعوامل المعدية القادرة على التفاعل مع سطح بطانة القلب والصمامات غير الطبيعية من إحداث المرض.
البكتيريا هي المسؤولة عن ظهور معظم الحالات، ولكن الفطريات أو الكائنات الحية الدقيقة الأخرى يمكن أن تكون مسؤولة أيضًا. أحيانًا يكون السبب أحد البكتيريا الشائعة التي تعيش في الفم أو الحلق أو أجزاء أخرى من الجسم. فيما يلي بعض الإجراءات التي تسبب دخول الكائنات الحية الدقيقة للدم:
الأنشطة اليومية
يمكن لتنظيف الأسنان ومضغ الطعام أن يسمح للبكتيريا بدخول مجرى الدم. يزداد الخطر إذا كانت الأسنان واللثة في حالة سيئة، لأنها يمكن أن تكون مكانًا لانتشار البكتيريا.
العدوى أو المشكلات الصحية الأخرى
يمكن أن تنتشر الكائنات الحية الدقيقة من موقع العدوى الموجودة مسبقًا (على سبيل المثال: اللثة أو الجلد) إلى الدم، ثم تصل إلى القلب. يمكن أن تنتج البكتيريا أيضًا عن مرض ينتقل عن طريق الاتصال الجنسي، مثل الكلاميديا أو السيلان. ويمكن لبعض الاضطرابات المعوية أيضًا أن تمنح البكتيريا الفرصة لدخول مجرى الدم.
إجراءات طبية
أي إجراء طبي يتضمن وضع أداة داخل الجسم ينطوي على مخاطر صغيرة تتمثل في إدخال البكتيريا في مجرى الدم (على سبيل المثال: عمليات الأمعاء أو الأعضاء التناسلية أو المسالك البولية أو إزالة اللوزتين أو اللحمية). وينطبق الشيء نفسه على بعض إجراءات الأسنان التي يمكن أن تسبب نزيفًا (قلع – غرس).
القسطرة
يمكن للبكتيريا أن تدخل إلى الجسم من خلال قسطرة، وهو أنبوب رفيع يستخدم لتفريغ المثانة أو حقن محلول طبي أو لتصريف السوائل. منظار البطن هو أيضًا أداة يمكن أن ترتبط بالعدوى (إنه أنبوب مرن صغير به مصدر ضوئي وكاميرا في أحد طرفيه، يستخدم لتشخيص وعلاج مجموعة واسعة من أمراض الجهاز الهضمي). يمكن للبكتيريا أن تسبب التهاب الشغاف بعد دخول مجرى الدم من خلال الإبر المستخدمة في الوشم أو ثقب الجلد. لذلك، تعتبر المحاقن الملوثة مصدرًا محتملًا لعدوى الأشخاص الذين يتعاطون العقاقير الوريدية.
من هم الأشخاص الأكثر عرضة للخطر؟
هناك عدة عوامل يمكن أن تجعل القلب أكثر عرضة للعدوى، مما يزيد من احتمالية الإصابة بالتهاب شغاف القلب الجرثومي:
تبديل الصمام
تُستخدم صمامات القلب الاصطناعية لتحل محل الصمامات التي تضررت بسبب أمراض القلب. يمكن أن تستقر البكتيريا حول الصمامات الصناعية، مما يؤدي أحيانًا إلى التهاب الشغاف.
عيوب القلب الخلقية
يمكن لأمراض القلب الخلقية، الموجودة منذ الولادة، أن تجعل القلب أكثر عرضة للإصابة بالعدوى. يمكن إصلاح بعض عيوب القلب الخلقية جراحيًا وتقليل خطر الإصابة بالتهاب الشغاف.
أمراض القلب الصمامية والمشاكل الطبية الأخرى
أمراض صمان الأبهر أو تصلب الشرايين أو ارتجاع الصمام المترالي وأمراض القلب الأخرى وغيرها من المشكلات القلبية المرتبطة بالعمر يمكن أن تقلل من كفاءة القلب وتجعله عرضة للعدوى.
التهاب شغاف القلب السابق
يمكن أن تؤدي نوبة سابقة من التهاب الشغاف إلى تلف أنسجة القلب وصماماته، مما يزيد من خطر الإصابة مرة أخرى.
استخدام الأدوية التي تحقن عن طريق الوريد
يتعرض مستخدمو الأدوية والعقاقير والمخدرات لخطر الإصابة بالتهاب الشغاف أعلى بثلاث مرات من الأخرين. تحدث هذه الحالة بشكل رئيسي بسبب الحقن المتكرر واستخدام الإبر غير المعقمة، التي غالبًا ما تكون ملوثة بالبكتيريا التي يمكن أن تسبب التهاب الشغاف.
التقدم في العمر
يُعد التهاب الشغاف أكثر شيوعًا عند كبار السن.
الجنس
يتعرض الرجال للإصابة بمرض التهاب شغاف القلب بنسبة أكبر من النساء تعادل الضعف تقريبًا.
التهاب الشغاف الفطري
التهاب الشغاف الناجم عن عدوى فطرية نادر الحدوث، وعادة ما يكون مرتبطًا بمشكلة صحية أكثر حدة.
يزداد خطر الإصابة بالتهاب الشغاف الفطري في حالة:
التدخل الجراحي
القسطرة الوريدية التي تتكون من أنبوب متصل بوريد في الرقبة أو الفخذ أو الصدر، يستخدم لتوصيل الأدوية أو السوائل للمرضى المصابين بأمراض خطيرة.
ضعف جهاز المناعة
نتيجة حالة تسبب ضعف للمناعة (مثل فيروس نقص المناعة البشرية) أو كأثر جانبي لبعض أنواع العلاج مثل العلاج الكيميائي.
أعراض التهاب شغاف القلب
أعراض التهاب شغاف القلب متغيرة بدرجة كبيرة ويمكن أن تكون خفيفة أو شديدة. لكن الأعراض غالبًا ما تكون غير محددة. في جميع حالات التهاب الشغاف الجرثومي تقريبًا، لوحظ ارتفاع في درجة حرارة الجسم.
تشبه الأعراض الأولية لالتهاب الشغاف الجرثومي أعراض الإنفلونزا وقد تشمل العلامات الوحيدة التي تظهر:
- حمى (أكثر من 38 درجة مئوية)
- وهن
- قشعريرة
- فقدان الشهية
- صداع
- آلام المفاصل والعضلات
الأعراض الأقل شيوعًا لالتهاب الشغاف هي:
- تعرق ليلي
- ضيق في التنفس
- فقدان الوزن غير المبرر
- شحوب لون الوجه
- سعال مستمر
- تغير إيقاع القلب
- آفات جلدية نزفية غير مؤلمة على راحتي اليدين وباطن القدمين
- ذمة موضعية في اليدين أو الساقين أو القدمين
- تضخم الطحال
- فقر الدم وزيادة عدد الكريات الدموية البيضاء
- وجود الدم في البول
- تشوش ذهني
- مشاكل الانصمام الخثاري، التي تسبب السكتة الدماغية في منطقة الفص الجداري من الدماغ أو الغرغرينا في أصابع القدم أو النزيف داخل الجمجمة أو نزيف الملتحمة أو نوبة قلبية في الكلى أو احتشاء الطحال.
- الاضطرابات المناعية المعقدة، مثل التهاب كبيبات الكلى أو عقيدات أوسلر وغيرها.
متى يجب أن ترى الطبيب
على الرغم من أن العديد من المشاكل الصحية والحالات المرضية الأقل خطورة يمكن أن تسبب أعراض مماثلة، من المستحسن دائمًا استشارة الطبيب على الفور، خاصةً إذا كانت عوامل الخطر لهذه العدوى الخطيرة موجودة (مثل وجود عيب خلقي في القلب أو حالة سابقة من التهاب الشغاف).
إذا لم يتم علاج العدوى بشكلٍ صحيح، يمكن أن تتطور الحالة وتتسبب ضررًا بهياكل القلب، مع تداعيات خطيرة على الدورة الدموية الطبيعية. يؤدي هذا إلى سلسلة من المضاعفات التي تهدد الحياة، مثل قصور القلب، حيث يفشل القلب في توفير الكمية الكافية من الدم لتلبية حاجة الجسم.
المضاعفات المحتملة
تنجم أشد المضاعفات عن تكون جلطات دموية على الأماكن التالفة. تتمزق هذه الجلطات بعد ذلك وتدخل الدورة الدموية مما قد يؤدي لانسداد الأوعية الدموية، وهذه هي الأسباب المحتملة لحدوث السكتة الدماغية واحتشاء عضلة القلب والفشل الكلوي.
إذا تُرك التهاب الشغاف الجرثومي دون علاج، فقد يؤدي أيضًا إلى:
- سكتة قلبية
- ضعف الصمامات
- خراجات القلب
- تشكل خراجات في أجزاء أخرى من الجسم مثل الدماغ أو الكلى أو الطحال أو الكبد.
- إذا استمر التهاب الشغاف الجرثومي ولم يتم علاجه بشكلٍ صحيح، فإنه عادة ما يكون مميتًا.
طرق التشخيص
يمكن أن يكون تشخيص التهاب الشغاف الجرثومي معقدًا، حيث يمكن أن تختلف الأعراض في البداية بشكلٍ كبير وتكون شائعة وتشبه أعراض الحالات المرضية الأخرى. قد تكون الحمى والضعف والقشعريرة وغيرها من الأعراض الشبيهة بالإنفلونزا هي المظاهر الوحيدة التي تظهر.
يستند تشخيص التهاب الشغاف على تقييم الأعراض ونتائج عدة فحوصات، والتي قد تشمل اختبارات الدم وتحليل البول وتخطيط صدى القلب والتصوير المقطعي (CT). أثناء هذه الفحوصات، يمكن إدخال المريض إلى المستشفى لمراقبة تطور الأعراض.
طرق العلاج
العلاج الأول لالتهاب الشغاف الجرثومي هو المضادات الحيوية. في بعض الأحيان تكون الجراحة مطلوبة، وذلك في حالة تلف صمام القلب نتيجة العدوى.
العلاجات الدوائية
بالنسبة لمعظم حالات التهاب الشغاف الجرثومي، يلزم أخذ المضادات الحيوية عن طريق الوريد. يجعل البروتوكول العلاجي هذا من الضروري دخول المريض إلى المستشفى، والذي يمكن الأطباء من مراقبته بسهولة عن طريق أخذ عينات دم دورية لتقييم فعالية العلاج. عندما تهدأ الحمى وأي أعراض شديدة أخرى، قد يتمكن المريض من مواصلة العلاج بالمضادات الحيوية عن طريق الفم في المنزل. في هذه الحالة، يجب تحديد مواعيد منتظمة مع الطبيب للتحقق من النتيجة العلاجية والإبلاغ عن أي آثار جانبية (إسهال – طفح جلدي – حكة – آلام في المفاصل).
يجب أن يكون الدواء قادرًا على التصرف بشكل فعال وانتقائي على البكتيريا المسؤولة عن العدوى. إذا كانت الأعراض شديدة للغاية، يمكن وصف مزيج من المضادات الحيوية المختلفة (علاج واسع الطيف) في البداية. هذا يكون إجراء احترازي، يتم تطبيقه لمنع المزيد من تدهور الحالة، لكن بمجرد تحسن الأعراض قليلًا، يتم إعطاء المريض مضادًا حيويًا محددًا (أو مضادًا للفطريات إذا كان العامل المسبب للالتهاب هو الفطريات).
التهاب الشغاف يمكن علاجه بمزيج من اثنين أو ثلاثة من المضادات الحيوية (مثل البنسلين -جنتاميسين – فانكومايسين – سيفازولين – سيفترياكسون – نافسيلين – أوكساسيلين – ريفامبيسين – و الأمبيسلين).
إذا بينت الاختبارات أن العدوى ناتجة عن البكتيريا التي طورت مقاومة للبنسلين والجنتاميسين، كما في حالة المكورات العنقودية الذهبية المقاومة للميثيسيلين (MRSA)، قد يستغرق العلاج من 2 – 6 أسابيع. وقد تحتاج العدوى الأكثر تعقيدًا إلى الجراحة، خاصة إذا كان المريض بحاجة إلى إصلاح أو استبدال صمام القلب التالف أو تصريف أي خراجات.
الجراحة
يمكن أن يسبب التهاب شغاف القلب الجرثومي ضررًا شديدًا لأنسجة القلب. في هذه الحالات، قد تكون الجراحة ضرورية لعلاج الالتهابات أو استبدال الصمام التالف أو إذا كان هناك دليل على إصابة أعضاء أخرى.
يمكن أن يكون الحل الجراحي معقدًا للغاية، لذلك، يوصى بإجراء الجراحة بشكل عام إذا:
- كانت الأعراض أو الفحوصات تشير إلى فشل القلب.
- الحمى مستمرة بالرغم من العلاج بالمضادات الحيوية أو بمضادات الفطريات.
- حدث التهاب الشغاف بسبب الفطريات أو البكتيريا المقاومة للأدوية.
- المريض لديه صمام قلبي اصطناعي.
- تشير نتائج تخطيط صدى القلب إلى أن خراجًا أو ناسورًا (الذي يسبب مرورًا غير طبيعي للدم بين غرف القلب) قد تطور في أنسجة القلب.
الإجراءات الجراحية الرئيسية الثلاثة المستخدمة لعلاج التهاب الشغاف هي:
- إصلاح صمام القلب التالف (إذا كان الضرر أقل حدة).
- استبدال صمام القلب التالف بصمام اصطناعي.
- تصريف الخراجات وإصلاح أي نواسير قد تنشأ في عضلة القلب أو أجزاء أخرى من الجسم.
توقعات العلاج
يعد التهاب الشغاف مرضًا خطيرًا، وحتى مع وجود أعلى مستويات الرعاية الطبية، يمكن أن تكون الحالة قاتلة. إذا كان هناك خطر كبير للإصابة بالتهاب الشغاف الجرثومي، فمن الضروري إبلاغ طبيبك على الفور بأي أعراض قد تدفعك إلى الشك في وجود مشكلة من هذا النوع. كلما تم تشخيص الحالة وعلاجها مبكرًا، كان التشخيص أفضل.
يموت بعض المرضى بسبب المضاعفات، مثل:
- خراج الدماغ
- السكتة القلبية
- انتشار العدوى إلى أجزاء أخرى من الجسم
تحدث السكتة الدماغية عادة بسبب البكتيريا المتجمعة التي تتجمع وتنتقل ككتل صغيرة وتسد الأوعية الدموية في الدماغ.
الوقاية من التهاب شغاف القلب
إذا كان هناك خطر كبير للإصابة بالتهاب الشغاف الجرثومي، فمن المهم تجنب أي موقف يمكن أن يؤدي إلى حدوث العدوى. قد يحتاج بعض المرضى إلى العلاج الوقائي بالمضادات الحيوية قبل الخضوع لأي إجراء في الأسنان أو أي جراحة، كما في الحالات التالية:
- المرضى الذين يعانون من صمام قلب اصطناعي.
- الذين يعانون من التهاب الشغاف في السابق.
- بعض أنواع عيوب القلب الخلقية واعتلال الصمامات وأمراض القلب.
- زراعة القلب.
للوقاية من التهاب شغاف القلب الجرثومي، يجب على المريض:
تنظيف الفم والأسنان بشكلٍ جيد: يجب على المريض عدم إهمال أمراض اللثة أو أي أمراض أخرى في الفم. يُنصح بزيارة طبيب الأسنان بانتظام لضمان الحفاظ على صحة الفم وتقليل مخاطر دخول البكتيريا إلى الدم عن طريق الفم.
رعاية الجلد: اغسل بشرتك بانتظام بالصابون المضاد للبكتيريا لتقليل خطر الإصابة بعدوى الجلد. لهذا الغرض، يجب أيضًا تجنب أي إجراء “تجميلي” يتضمن إصابة الجلد، مثل ثقب الجلد والوشم. من الضروري معالجة أي جروح أو خدوش بعناية واستشارة الطبيب إذا أصبت بأي نوع من العدوى التي تميل إلى عدم الشفاء بشكلٍ صحيح.
أعراض الإصابة بالجلد هي:
- احمرار وحرارة وانتفاخ المنطقة المصابة.
- وجود صديد أو إفرازات.
قبل عام 2008، كانت الممارسة المعتادة هي وصف دورة قصيرة من المضادات الحيوية بانتظام لجميع المرضى المعرضين للخطر الذين يخضعون لبعض الإجراءات الطبية الجراحية. استند المبدأ إلى أخذ المضادات الحيوية للوقاية من تجرثم الدم المحتمل وتوفير الحماية ضد التهاب الشغاف.
تم تطبيق هذا التدبير الاحترازي في حال:
- علاج الأسنان والتدخل في أنسجة اللثة أو المنطقة المحيطة بالأسنان أو ثقب في الغشاء المخاطي للفم.
- الإجراءات الطبية التي تشمل الجهاز التنفسي (مثل تنظير القصبات)، والمسالك البولية (مثل تنظير المثانة)، والجهاز الهضمي (مثل التنظير الداخلي أو تنظير القولون)، والأنسجة العضلية الهيكلية أو الجلد المصاب.
لكن فيما بعد، وجد أن المخاطر المرتبطة بالعلاج بالمضادات الحيوية الوقائية أكبر من الفوائد المحتملة. علاوة على ذلك، من الضروري أن نذكر أنه لا ينبغي استخدام المضادات الحيوية إلا عند الضرورة القصوى، ففي كل مرة يتم استخدام العلاج بالمضادات الحيوية، تزداد احتمالية أن تصبح البكتيريا مقاومة للعلاج. إذا كنت تأخذ المضادات الحيوية لتقليل خطر العدوى، فقد لا تكون هذه الأدوية فعالة في مكافحة حالة أكثر خطورة في المستقبل. نتيجة لهذه المجموعة من الاعتبارات، تشير الإرشادات إلى عدم إعطاء المضادات الحيوية إلا عند الضرورة القصوى فقط وإشراف طبيب مختص.
المصدر
- التهاب الشغاف الجرثومي – موقع مدربي الشخصي
- التهاب الشغاف (التشخيص والعلاج) – موقع مدربي الشخصي